Воспалительные миопатии и ЖКТ
Полимиозит и дерматомиозит представляют собой аутоиммунные воспалительные заболевания соединительной ткани, которые характеризуются хроническим воспалением поперечно-полосатой мышцы и, в случае дерматомиозита, также путем поражения кожи. Это редкие заболевания с ежегодной заболеваемостью 5–10 новых случаев на миллион человек. Пиковый возраст начала полимиозита или дерматомиозита у взрослых составляет от 50 до 60 лет. Полимиозит и дерматомиозит чаще встречаются у женщин, чем у мужчин (2: 1). Дерматомиозит, но редко полимиозит, также встречается у детей, и в этом случае он называется ювенильный дерматомиозит.
Механизмы заболевания, которые вызывают мышечную слабость, до конца не изучены, но могут быть вовлечены как иммуноопосредованный некроз мышечных волокон, так и неиммунные механизмы, такие как цитокин-опосредованная мышечная слабость, эндоплазматический стресс, который может привести к приобретенной метаболической миопатии. Кроме того, снижение нагрузки на мышцы, а также лечение глюкокортикоидами может привести к атрофии мышц.
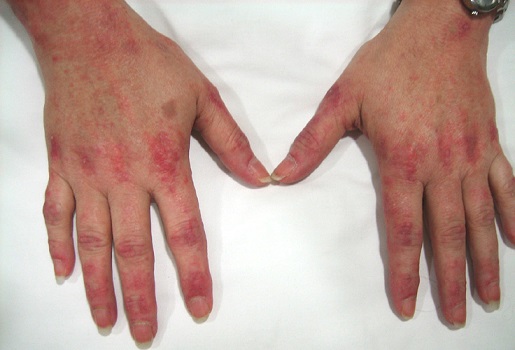
Наиболее важными клиническими признаками, обычно наблюдаемыми как при полимиозите, так и при дерматомиозите, являются проксимальный, симметричный и часто безболезненно прогрессирующая мышечная слабость и снижение мышечной выносливости. Группы мышц, которые в основном задействованы, — это плечевой и тазовый пояса, но также может возникнуть слабость при сгибании шеи и слабость грудных и глоточных мышц. Начало мышечной недостаточности обычно незаметно в течение недель или месяцев. При дерматомиозите поражение кожи чаще всего приводит к гелиотропной сыпи на веках и папул Готрона, которые представляют собой эритематозные бляшки над дорсальными аспектами суставов. Внемышечные симптомы, помимо кожной сыпи, часто встречаются при полимиозите и дерматомиозите, такие как лихорадка, потеря веса, артрит, артралгия, легочные симптомы из-за слабости грудных мышц, интерстициальное заболевание легких или аспирационная пневмония и такие сердечные симптомы, как дефекты атриовентрикулярной проводимости, миокардит и реже застойная сердечная недостаточность. У детей с ювенильным дерматомиозитом кальциноз кожи, подкожной клетчатки или мышц может вызвать особую проблему.
Лабораторные отклонения, включая повышенные уровни сывороточных мышечных ферментов (особенно креатинкиназы), присутствуют у большинства пациентов, и часто встречается аномальная электромиография (потенциалы фибрилляции у 90% пациентов). Результаты биопсии мышц, которые подтверждают диагноз полимиозита или дерматомиозита, представляют собой эндомизальные и / или периваскулярные инфильтраты мононуклеарных воспалительных клеток и признаки миопатии, включая дегенерацию мышечных волокон и некроз миофибрилл и экспрессию I класса основного комплекса гистосовместимости в мышечных волокнах. Воспалительные инфильтраты в основном характеризуются Т-лимфоцитами и макрофагами. Мышечная биопсия также важна в диагностической оценке, чтобы исключить другие миопатии. Аутоантитела распространены и присутствуют примерно у 60–70% пациентов. Некоторые аутоантитела специфичны для миозита, так называемые миозит-специфические аутоантитела, наиболее частыми из которых являются аутоантитела против Jo-1, присутствующие в 20–30%, и анти-Mi-2, присутствующие в 6% случаев. Ассоциированные с миозитом аутоантитела включают анти-PM-Scl и анти-RNP-аутоантитела, которые часто присутствуют в синдромах перекрытия, когда у одного пациента сосуществуют два воспалительных системных заболевания, особенно полимиозит и системный склероз с анти-PM-Scl и смешанным заболеванием соединительной ткани с антителами против RNP. Сообщалось, что ни одно из этих аутоантител не создает риск развития поражения желудочно-кишечного тракта (ЖКТ).
Миозит с включением тела представляет собой особый подтип миозита, который характеризуется наличием вакуолей и внутриядерных и внутрицитоплазматических включений в мышечных волокнах в дополнение к воспалительным инфильтратам, напоминающим полимиозит. Клинически отличительными признаками являются медленно прогрессирующее начало, в течение месяцев или лет, слабость как в проксимальных, так и в дистальных мышцах, часто вместе с явной атрофией мышц, и, кроме того, обычно устойчивость к глюкокортикоидам и другим иммуносупрессивным препаратам.
В настоящее время наиболее часто рекомендуемая терапия для пациентов с полимиозитом или дерматомиозитом основана на комбинации высоких доз глюкокортикоидов (0,75–1 мг / кг / день) с другим иммунодепрессивным препаратом, таким как азатиоприн или метотрексат. Есть отдельные сообщения о том, что циклоспорин А, микофенолит мофетил или циклофосфамид могут быть эффективными, но точные данные отсутствуют. Существуют противоречивые данные относительно того, эффективен ли внутривенный глобулин в высоких дозах при полимиозите и дерматомиозите. Несмотря на использование этих иммуносупрессивных методов лечения, многие пациенты остаются с мышечной недостаточностью, а некоторые вообще не реагируют на лечение. Общий прогноз трудно оценить из-за редкости заболевания, но в настоящее время ожидаемая выживаемость при использовании глюкокортикоидов в сочетании с иммунодепрессантами, исключая паранеопластический полимиозит / дерматомиозит, составляет более 90% пятилетней выживаемости. Факторами, связанными с более низкой выживаемостью, являются дисфагия с аспирационной пневмонией, поражение легких или сердца и побочные эффекты лечения.
Существует несколько механизмов, которые могут вызывать поражение желудочно-кишечного тракта у пациентов с воспалительными миопатиями. Во-первых, полосатая мышца в желудочно-кишечном тракте может быть затронута воспалением и может привести к слабости и вызвать нарушение моторики на различных уровнях желудочно-кишечного тракта. Воспаление при дерматомиозите часто является периваскулярным, и в отдельных случаях может наблюдаться васкулит в желудочно-кишечном тракте. Последнее в основном отмечалось при ювенильном дерматомиозите. Другие аутоиммунные реакции, кроме мышечного воспаления, локализованные в желудочно-кишечном тракте, наблюдались у пациентов с миозитом, таких как целиакия и аутоиммунный гепатит. Наконец, мембрана слизистой оболочки может быть повреждена из-за снижения слюноотделения в результате вторичного синдрома Шегрена. Эти проявления находятся в центре внимания этой статьи и будут обсуждаться в связи с различными частями желудочно-кишечного тракта.
Ротовая полость
Зарегистрировано очень мало сообщений о пациентах с миозитом у которых наблюдались проблемы с полостью рта. Однако в одном отчёте, включающем 34 венгерских пациента, было отмечено несколько проблем с полостью рта. Хотя лицевые мышцы редко затрагиваются у пациентов с миозитами, слабость жевательных мышц является одной из проблем полости рта у пациентов с миозитами. Наиболее заметным симптомом полости рта была сухость во рту с объективно сниженной скоростью выделения слюны и биопсия губ с фиброзом и интерстициальной периваскулярной инфильтрацией. Увеличенная распространенность кариеса была также замечена по сравнению с населением в целом. Необычным проявлением полости рта является макроглоссия с дизартрией, затрудненным глотанием и шумным дыханием (у одного пациента с полимиозитом). ЭМГ и биопсия подтвердили изменения, совместимые с миозитом на языке, и никакой другой причины макроглоссии обнаружено не было. Симптомы быстро устранялись с помощью глюкокортикоидов и инфузий с высокими дозами внутривенных иммуноглобулинов.
Дисфагия
Наиболее часто встречающийся симптом в желудочно-кишечном тракте у пациентов с миозитами — трудности с глотанием. О трудностях при глотании сообщалось у 12–54% пациентов с полимиозитом или дерматомиозитом, и оно чаще встречается в острой, чем в поздней хронической фазе заболевания. При миозите с включениями дисфагия еще более распространена и регистрируется у 60% пациентов. Тем не менее, из общего числа случаев с дисфагией миозит составляет только около 3%. Тем не менее, диагноз миозит стоит рассмотреть, так как его можно лечить с помощью иммуносупрессивной терапии, а не только хирургическим путем.
Клинические признаки дисфагии варьируются от легких глотательных проблем с сухой едой или рефлюксоподобных симптомов до серьезных проблем, которые создают риск аспирации и могут потребовать назогастрального питания. Ряд пациентов жалуются на трудности при начале глотания. Носовые регургитации также могут возникнуть. Одним из последствий дисфагии может быть недоедание и потеря веса. Наличие дисфагии связано с худшим прогнозом из-за риска аспирационной пневмонии, септицемии и кахексии.
Объяснение дисфагии при миозите — воспаление поперечно-полосатой мышцы в желудочно-кишечном тракте, приводящее к нарушению подвижности как ротоглоточных структур, так и пищевода. Образец мышечной биопсии из мышцы глотки подтверждает воспалительные изменения. Кроме того, нарушенная моторика была продемонстрирована в турецком исследовании, включавшем 19 пациентов с полимиозитом или дерматомиозитом и дисфагией с продолжительностью 1–10 месяцев. Пациенты были обследованы электрофизиологическими методами, анализирующими ротоглоточные мышцы: время прохождения болюса из глотки полости рта в верхний сфинктер пищевода было значительно увеличено. Ранее сообщалось, что может быть своего рода ахалазия в криофарингеальном сфинктере.
В этом турецком исследовании 50% пациентов также имели аномальную активность криофарингеальном сфинктере, у некоторых из них была гиперрефлексивность (возможный отек мышц в острой фазе), а у некоторых была гипорефлексивность (возможно, из-за мышечного фиброза в хронической фазе и при миозите с включениями). Электрофизиологические исследования могут дифференцировать гиперрефлексивность, которая также больше подходит для миотомии.
Дисфагия у пациентов с миозитом по сравнению с неврологическими заболеваниями и здоровыми людьми чаще характеризовалась более распространенными рестриктивными проблемами в области глотки, уменьшением открытия верхнего пищеводного сфинктера и повышенным давлением в гипофарингеальном интроболусе при тестировании с глоточно-пищеводной видеоманометрией. Были и другие расхождения при сравнении лабораторных данных, ЭМГ и данных биопсии мышц. Среднее время между началом дисфагии и диагностикой миозита составило 55 месяцев. Примечательно, что в этом исследовании у одной трети пациентов с миозитом не было никаких других признаков мышечной слабости, кроме дисфагии. Только у 75% пациентов с миозитом были аномальные креатинфосфокиназа и ЭМГ, и биопсия мышц была обязательной для диагностики миозита. Прогноз был плохим: смертность за 12 месяцев составила 31%, в основном из-за респираторных осложнений; Несмотря на это, наличие дисфагии сделало иммуносупрессивную терапию обязательной. Тот факт, что только две трети пациентов с дисфагией имели другие поражения мышц, наводит на мысль, что может быть локальное вовлечение мышц крикофарингеальной зоны с хроническим воспалением, которое со временем снижает податливость крикофарингеальной системы. Это исследование также сообщило о неожиданной высокой распространенности дивертикула Ценкера у пациентов с миозитами. Дивертикулы Ценкера связаны с рестриктивным расстройством крикофарингеальной области, вторичным по отношению к мионекрозу и замещению фиброзной ткани. Таким образом, фиброзная замена при миозите может привести к дивертикулу Ценкера у восприимчивых пациентов с миозитом.
В клинической практике самым простым способом изучения жалоб на дисфагию является рентгенография пищевода с контрастом болюса, но в сомнительных случаях исследования могут быть проведены с помощью видеорадиографии или манометрических измерений, таких как видеоманометрия.
Лечение дисфагии при миозите основано на традиционном иммуносупрессивном лечении, касающемся слабости скелетных мышц в целом, и, кроме того, на симптоматических препаратах, когда болезнь все еще допускает нормальное питание (в основном ингибиторы протонной помпы). Более определенное лечение хирургическое из-за нарушения глотки. Это может быть сделано либо путем дилатации, либо путем миотомии. Из них криотоглоточная миотомия является единственным подтвержденным методом лечения тяжелой дисфагии у пациентов с миозитом с включениями. Нет четких доказательств того, что иммуносупрессивное лечение может улучшить дисфагию и, наконец, избежать операции в случаях миозита с включениями. Интересно, что в небольшой серии случаев, включающей четырех пациентов с опасной для жизни дисфагией в миозитом с включениями, проблемы с глотанием у пациентов значительно улучшились после введения высоких доз внутривенного иммуноглобулина в сочетании с глюкокортикоидами. Два других пациента, которые были затронуты миозитом с включениями, были успешно вылечены инъекцией ботулинического токсина А.
Кишечник
Ещё в 1982 году было высказано предположение о связи между целиакией и миозитом из-за повышенного уровня антиглютеновых аутоантител (у пациентов с воспалительными миопатиями). Недавно это было подтверждено, так как 31% пациентов с миозитом были положительными в отношении аутоантител к антиглиадиновому классу IgA, особенно у пациентов с миозитом с включениями. Лишь немногие пациенты прошли подтверждающую биопсию, но некоторые из них имели атрофию ворсин и гиперплазию крипты, что составляет 6% всех пациентов с миозитом. Восстановление слизистой оболочки происходило у всех пациентов с положительной биопсией после трех месяцев безглютеновой диеты, но их мышечные симптомы не улучшились.
Теоретически также может быть задействован нижний уровень желудочно-кишечного тракта, например, сфинктер ануса является поперечно-полосатой мышцей. Тем не менее, в литературе существует только одно упоминание о пациенте с дерматомиозитом, у которого было ректальное недержание мочи из-за внешнего сфинктерного миоза.
Мышечные расстройства у пациентов с воспалительным заболеванием кишечника встречаются редко, но есть некоторые зарегистрированные случаи, которые имеют либо язвенный колит, либо болезнь Крона и миозит. Все пациенты имели поражение толстой кишки, и уже известно, что пациенты с вовлечением толстой кишки имеют больше внеклеточных проявлений. У некоторых пациентов не было никаких клинических мышечных симптомов, которые указывали бы на миозит, но были повышенные значения креатинкиназы. Одним из важных наблюдений является то, что пациентов с воспалительными заболеваниями кишечника часто лечат высокими дозами глюкокортикоидов, которые сами по себе могут привести к миопатии, которая клинически напоминает полимиозит, а именно стероидную миопатию. Биопсия мышц иногда помогает дифференцировать эти два объекта, так как при глюкокортикоидной миопатии нет признаков воспаления, что обычно наблюдается у пациентов с миозитами. Более того, они по-разному реагируют на снижение уровня глюкокортикоидов, поскольку стероидная миопатия улучшится за счет уменьшения дозы глюкокортикоидов.
Печень
Участие печени является необычным у пациентов с миозитами. В литературе есть несколько сообщений, относящихся к связи между полимиозитом и первичным билиарным циррозом (ПБЦ). Однако одно из этих сообщений относится к пациенту, уже страдающему ПБЦ, у которого развился полимиозит после лечения D-пеницилламином. Поскольку известно, что этот препарат может вызывать полимиозит, связь между ПБЦ и миозитом в данном конкретном случае является неопределенной. В литературы существует еще 10 случаев, связанных с доказанным диагнозом как ПБЦ, так и полимиозит / дерматомиозит. Это выдвигает гипотезу о возможной митохондриальной дисфункции также в мышцах и делает митохондриальную дисфункцию возможным индуцирующим фактором для пациентов с полимиозитом и дерматомиозитом. С другой стороны, иммунологическое исследование, сравнивающее различные ревматические заболевания на наличие антимитохондриальных антител, показало, что они часто присутствуют у пациентов с синдромом Шегрена, системной красной волчанкой, системным склерозом и ревматоидным артритом, в то время как ни один из пациентов с полимиозитом / дерматомиозитом не был положительный в этом исследовании.
В одном интересном случае рассказывается о пациенте, у которого была болезнь Крона, и в течение шести лет у него развился ряд аутоиммунных заболеваний, начиная со склерозирующего холангита, затем универсальной алопеции и, наконец, полимиозит. Полимиозит улучшается при лечении глюкокортикоидами и азатиоприном. В этом случае представляется более вероятным, что заболевание печени было связано с болезнью Крона, а не с полимиозитом.
Ювенильный дерматомиозит
Особое внимание следует уделить ювенильному дерматомиозиту, который также характеризуется слабостью проксимальных мышц и сыпью, и в отличие от дерматомиозита у взрослых он не связан со злокачественным новообразованием. Ювенильный дерматомиозит имеет более частое поражение пищеварительного тракта по сравнению с дерматомиозитом или полимиозитом у взрослых. При ювенильном дерматомиозите проявления желудочно-кишечного тракта варьируются от дисфагии до опасного для жизни изъязвления, перфорации и кровоизлияния в весь желудочно-кишечный тракт вследствие васкулита или тромбозов. Особенно серьезной ситуацией является поздняя диагностика перфораций дистального отдела двенадцатиперстной кишки. Васкулит также может вызывать панкреатит, гепатит и окклюзию почечных сосудов. Есть несколько зарегистрированных случаев, включая детей с диагностированным ювенильным дерматомиозитом и редкими пищеварительными осложнениями заболевания. Двое детей страдали васкулитом кишечника вместе с панкреатитом, и у одного из них также был гепатит; один из них имел хороший ответ от лечения высокими дозами глюкокортикоидов, другой отвечал только после иммунодепрессантов и плазмафереза. Их хорошая реакция на глюкокортикоиды в некоторых случаях интересна тем, что в течение 1950-х и 1960-х годов кортизон считался потенциальной причиной панкреатита. Сам панкреатит необходимо срочно лечить из-за риска сердечно-сосудистого коллапса, респираторного расстройства или почечной недостаточности.
Сообщалось о трех случаях ювенильного дерматомиозита и холестаза. У всех из них развился холестаз, подтвержденный биопсией, в первые месяцы заболевания, и у двух из них состояние улучшилось благодаря глюкокортикоидам. Третий пациент с самого начала лечился глюкокортикоидами и циклофосфамидом, но умер от легочной инфекции. Потенциальная связь между ювенильным дерматомиозитом и холестазом все еще остается неопределенной, так как зарегистрированных случаев немного. У детей с дерматомиозитом может также развиться мальабсорбция, вероятно, из-за воспалительной инфильтрации слизистой оболочки кишечника.
Итог
Таким образом, весь желудочно-кишечный тракт может быть вовлечен у пациентов с воспалительными миопатиями. В частности, дисфагия является распространенным явлением, и у некоторых пациентов она может стать тяжелой и угрожающей жизни. Однако, существует только несколько исследований, в которых участие желудочно-кишечного тракта систематически исследовалось у пациентов с миозитами; таким образом, истинная распространенность вовлечения желудочно-кишечного тракта, а также его влияние на прогноз и качество жизни, связанные со здоровьем, неясны.