Паротитная инфекция у детей
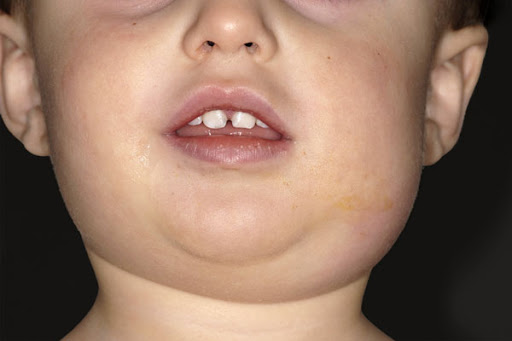
Паротит — это воспаление одной или обеих околоушных желез , основных слюнных желез, расположенных у человека по обе стороны лица. Околоушная железа — это слюнная железа, наиболее часто поражаемая воспалением.
Острое инфекционное заболевание вирусной этиологии (эпидемический паротит, свинка), передающееся преимущественно воздушно-капельным путем, реже — через инфицированные предметы, протекающее с повышением температуры тела, характеризующееся поражением железистых органов (чаще слюнных желез) и нервной системы.
Эпидемиология. Источником инфекции является больной, опасность заражения от которого возникает за 9 дней до увеличения слюнных желез и длится 9 дней от начала болезни. Заражение происходит, если контакт был достаточно близкий и тесный. Максимальная заболеваемость приходится на дошкольный и младший школьный возраст, дети до 1 года болеют очень редко. Индекс контагиозности достигает 30—50%. После перенесенного заболевания формируется стойкий иммунитет.
Патогенез. Входными воротами инфекции является слизистая верхних дыхательных путей. Гематогенным путем вирус разносится по всему организму. Первично могут поражаться любые железистые органы и ЦНС, но чаще всего воспаление начинается со слюнных желез. Нередко имеет место вторичная вирусемия, после которой в процесс вовлекаются новые органы. Если в основе орхита лежит непосредственное поражение вирусом, то в развитии энцефалита, поражении периферической нервной системы и поджелудочной железы играют роль иммунопатологические реакции. В поджелудочной железе при паротитной инфекции поражаются как экзокринная, так и эндокринная ткань, обнаруживаются антитела к инсулину и островкам Лангерганса, что может явиться провоцирующим фактором в развитии сахарного диабета. Менингит носит серозный характер, энцефалиты встречаются очаговые и диффузные.
Первичный диагноз. Инкубационный период паротитной инфекции длится от 11 до 21 дня, может удлиняться до 26 дней. У 25—30% заражённых заболевание протекает в субклинической форме. В большинстве случаев болезнь начинается остро с повышения температуры тела до 38—39°С и выше, появления припухлости и болезненности околоушных слюнных желез. Хотя иногда могут наблюдаться продромальные проявления в виде общего недомогания, вялости, головной боли, нарушения сна. Околоушные железы поражаются обычно с одной стороны, а спустя 1—2 дня появляется припухлость с другой стороны. Воспаление любой железы может быть первичным или вторичным. Обычно вначале страдает одна группа желез, а через 1—5 дней вовлекаются другие железы.
Лёгкое начало болезни не гарантирует в последующем отсутствия поражения других желёз и нервной системы. Вовлечению в процесс новых органов предшествует вторая волна температуры, свидетельствующая о вторичной вирусемии. Поэтому, если у ребенка с паротитной инфекцией после нормализации или снижения температуры тела вновь появилась (усилилась) лихорадка, следует активно выявлять вторично вовлеченный в процесс орган, поскольку клиническая симптоматика часто бывает скудной.
Например, при панкреатите симптомы ограничиваются только небольшими болями в животе, в то время как нарушение функции поджелудочной железы имеет место примерно у половины больных.
Серозный менингит может проявиться вплоть до 28-го дня болезни и протекать с однократной рвотой и слабо выраженными диссоциированными менингеальными симптомами (определяются одни и отсутствуют другие). В связи со скудностью клинической симптоматики настороженность врача при паротитной инфекции в отношении вовлечения в патологический процесс мягких мозговых оболочек должна быть очень высокой. Имеют место клинические варианты, когда симптоматика ограничивается лишь непродолжительным головокружением. В то же время относительно лёгкое течение менингита не исключает формирования его остаточных проявлений. При первом исследовании цереброспинальной жидкости у части больных преобладают нейтрофилы, иногда их количество может достигать 89%. Следует отметить, что в последние годы отмечается медленная санация ликвора. Возможно и развитие энцефалита.
Поражение половых желез чаще встречается у подростков в период полового созревания и у взрослых. Иногда орхит сопровождается эпидидимитом и простатитом. У лиц мужского пола после перенесенного орхита, вызванного паротитной инфекцией, может наступить атрофия яичек с развитием бесплодия. Отмечено, что нарушение сперматогенеза возможно и в случаях паротитной инфекции, протекающей без клиники орхита. У молодых женщин и девушек в период полового созревания возможны оофорит, мастит, бартолинит. В результате поражения яичников, что сопровождается резкой болезненностью в подвздошной области и высокой температурой тела, также может развиться бесплодие.
При паротитной инфекции не исключается поражение и других органов и систем, в частности миокарда. Поражение периферической нервной системы проявляется невритом (чаще лицевым), полиневритами, полирадикулоневритом (с-м Гийена—Барре). Развитие нефритов обычно происходит на 1—3-й неделе болезни и характеризуется повышением АД и формированием мочевого синдрома, течение благоприятное. У детей старше 10 лет и взрослых в конце первой недели болезни возможно возникновение артритов продолжительностью от 1 недели до 3 месяцев. В единичных случаях развивается гемолитическая анемия, в основе которой лежат иммунопатологические процессы.
На первом году жизни ребенка паротитная инфекция отмечается исключительно редко. Заболевание протекает нетяжело, обычно в виде паротита или субмаксиллита, другие железы, а также нервная система не поражаются.
Резидуальные явления:
1. Атрофия яичек (бесплодие) — возможна и при отсутствии клиники орхита в остром периоде.
2. Эпилептиформные приступы, заикание, астенизация — формируются после перенесённого менингита или менинго-энцефалита.
3. Глухота — начинается в периоде острых клинических проявлений, нередко с признаков лабиринтита.
4. Сахарный диабет — также возможно формирование без клиники панкреатита в остром периоде.
Лабораторная диагностика в условиях поликлиники не проводится, однако у ребенка следует исследовать мочу на диастазу с целью исключения панкреатита (на 5—12-й день болезни).
Заболевания, с которыми следует дифференцировать паротитную инфекцию: шейный лимфаденит при ОРВИ или в качестве самостоятельного заболевания, гнойный паротит, цитомегаловирусный паротит, слюнокаменная болезнь (у детей встречается редко), лимфогранулематоз, токсическая дифтерия ротоглотки, инфекционный мононуклеоз, серозные менингиты другой этиологии (энтеровирусная инфекция, полиомиелит, туберкулез).
Показания к госпитализации:
1. Среднетяжелые и тяжелые формы (вовлечение в процесс других железистых органов, кроме слюнных желез, поражение нервной системы).
2. Проживание в семейных общежитиях, домах ребенка, неблагоприятных социальных условиях.
Регистрация. Диагноз паротитной инфекции регистрируется в инфекционном журнале поликлиники и истории развития ребенка. В ЦСЭН направляется экстренное извещение.
Противоэпидемический режим и мероприятия в очаге:
1. Ребенок изолируется на 9 дней от начала болезни.
2. Текущая дезинфекция в помещении, где находится больной, включает проветривание и использование дезинфицирующих средств. При комнатной температуре вирус может сохраняться до 7 дней.
3. Для контактировавших детей до 10 лет, не болевших паротитной инфекцией, устанавливается карантин с 11-го по 21-й день с момента контакта и ежедневное медицинское наблюдение.
4. При заносе паротита в детские дошкольные учреждения или школы можно рекомендовать экстренную вакцинацию всех неболевших непривитых детей, не имеющих медицинских противопоказаний. Вакцинация не только защищает от заболевания, но и облегчает течение паротитной инфекции в том случае, если ребенок привит в начале инкубационного периода.
Лечение на дому. Первые 5 дней болезни, учитывая возможность вовлечения в патологический процесс новых органов, врач посещает ребенка ежедневно. Рекомендуется постельный режим до 7 дней при любой форме паротита.
Пища в острый период болезни преимущественно молочно-растительная с включением свежих овощей и фруктовых соков с протертой мякотью, механически щадящая из-за болей при жевании. Учитывая частое вовлечение в патологический процесс поджелудочной железы, при отсутствии клинической симптоматики панкреатита, следует ограничить в рационе ребёнка сахар. Постепенно в рацион вводят мясо и рыбу в отварном и паровом рубленом виде. Для усиления слюноотделения рекомендуется сосать кусочки лимона, клюкву. В остром периоде ребенок должен выпивать не менее 1 л жидкости в сутки (чай с лимоном, настой шиповника, компот из сухофруктов без добавления сахара). После еды следует полоскать полость рта кипяченой водой или 2% раствором гидрокарбоната натрия.
На область увеличенных слюнных желез назначается сухое тепло. При температуре выше 38,5°С используются жаропонижающие средства. По показаниям применяются антигистаминные препараты (тавегил, супрастин и др.) в возрастных дозировках.
При повторных подъемах температуры необходимы уточнения локализации процесса и госпитализация. Учитывая, что поражение нервной системы, половых желез может наступить на 2-й неделе болезни, справку о выздоровлении целесообразно выдавать не ранее 14-го дня от начала заболевания.
Этиотропным средством является комплексный препарат интерферона — виферон, который назначается курсом на 5— 10 дней. Назначение виферона снижает возможность вторичного поражения желёз и нервной ткани.
Профилактика. Осуществляется живой паротитной вакциной в возрасте 12—15 мес. и б лет. Учитывая опыт последней эпидемии паротитной инфекции, в которую болели преимущественно привитые дети, рекомендована ревакцинация через 5 лет от последней прививки. Вакцину вводят однократно в объёме 0,5 мл подкожно под лопатку или в наружную область плеча.
Прививочные реакции возможны с 4 по 12-й день после введения вакцины в виде повышения температуры тела и катаральных явлений в течение 1 —2 дней. Редко в сроки до 42 дней возникает увеличение околоушных слюнных желёз. Ребёнок с поствакциналыюй реакцией не заразен.
Осложнения возможны крайне редко, проявляются температурой, фебрильными судорогами, болями в животе, рвотой, аллергическими сыпями.