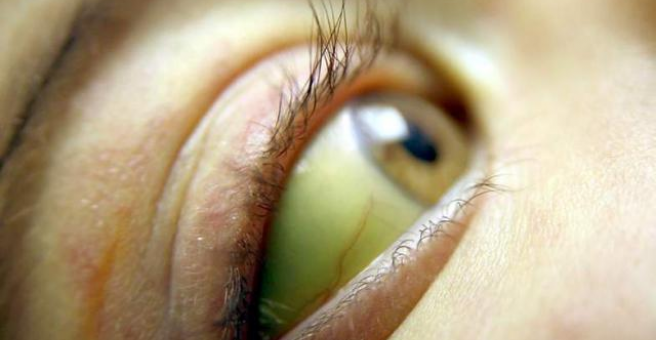
Желтуха во время беременности
Желтуха во время беременности, хотя и относительно редко, имеет потенциально серьезные последствия для здоровья матери и плода. Болезнь может быть вызвана беременностью или состояниями до или после беременности. Причины желтухи, специфичные для беременности, включают:
- Преэклампсия, связанная с синдромом HELLP (гемолиз + повышенные уровни ферментов печени + низкий уровень тромбоцитов).
- Острая жировая дистрофия печени.
- Гиперэмезис (неукротимая рвота).
- Интрапептический холестаз.
Представляемые клинические особенности заболевания печени во время беременности часто неспецифичны и состоят из желтухи, тошноты, рвоты и боли в животе. Все заболевания печени, возникающие во время беременности, могут приводить к увеличению заболеваемости и смертности у матери и плода.
Острый вирусный гепатит
Вирусный гепатит вызванными гепатитом А, гепатитом В, гепатитом С, гепатитом D и вирусами гепатита Е является наиболее распространенной причиной желтухи при беременности, .
Частота гепатита во время беременности сильно различается по всему миру; в развитых странах заболеваемость составляет около 0,1%, в то время как в развивающихся странах она может колебаться от 3 до 20% или выше.
В большинстве случаев беременность не оказывает отрицательного влияния на течение заболевания и риск осложнений минимален — исключением является гепатит Е у беременных женщин, который демонстрируют летальность 10-20%
Гепатит А
Вирус гепатита А (HAV) представляет собой небольшой, неразвитый, симметричный РНК-вирус (пикорнавирус). HAV был впервые выделен Перселл в 1973 году. С 1980-х годов специфические тесты на антитела помогли выявить эпидемиологию, клинические проявления и естественную историю заражения HAV. Инфекция вирусом колеблется от мягких симптомов тошноты до, в очень редких случаях, печеночной недостаточности. Тяжёлая форма болезни чаще всего наблюдается у пожилых пациентов.
Распространение обычно происходит с помощью фекально-орального пути, хотя иногда происходят заражения через источники пищи. Мытье рук и хорошая гигиена продуктов питания и напитков предотвращают распространение инфекции. Активная и пассивная иммунизация используется у лиц с риском заражения. Путешествие в некоторые страны, потребление заражённых продуктов и контакт с инфицированными людьми подвергает риску заражения.
Важнейшим фактором тяжести заболевания является возраст и существует прямая корреляция между увеличением возраста, заболеваемостью и смертностью. Большинство смертей от острой HAV-инфекции приходится на лиц старше 50 лет, хотя инфекция в этой возрастной группе встречается редко.
- Изолируйте инфицированного пациента, чтобы предотвратить распространение.
- Симптоматическое лечение включает поддержание адекватной гидратации (исключение обезвоживания) и полноценное питание.
- Беременным женщинам, подвергшимся воздействию вируса, обычно назначают иммунный глобулин в течение двух недель после заражения вместе с вакциной.
- Неясно, передается ли вирус от матери к ребенку, но если болезнь появилась в последний месяц беременности, новорожденный должен получить иммунный глобулин.
Гепатит Б
Хронический гепатит В представляет собой спектр заболеваний, обычно характеризующийся наличием обнаруживаемого поверхностного антигена гепатита В (HBsAg) в крови или сыворотке более 6 месяцев. Хронический гепатит В может быть неактивным и не вызывает серьезных проблем со здоровьем, но может прогрессировать до фиброза печени, цирроза и гепатоцеллюлярной карциномы (рак печени).
- Это наиболее распространенная причина острого вирусного гепатита во время беременности и может возникать в острой, субклинической или хронической форме.
- Наличие HBsAg связано с очень высоким риском развития неонатальной инфекции.
- Всем женщинам следует сдать анализ на гепатит В в рамках стандартного обследования.
- Младенцы и гепатит-положительные женщины должны получать иммунный глобулин в целях профилактики и вакцину от гепатита B в 1 неделю, 1 месяц и 6 месяц после рождения. Это уменьшает частоту передачи гепатита В до 3%.
- Распространенность неонатальной инфекции зависит от времени беременности, когда происходит передача материнской инфекции: редко в первом триместре, 6% во втором триместре и 67% в третьем триместре.
Гепатит С
В настоящее время нет эффективной вакцины и ни иммуноглобулин, ни какой-либо противовирусный агент не доказали свою 100% эффективность. Лечение противопоказано женщинам, которые беременны или кормят грудью. Побочные эффекты лечения могут повлиять на плод.
- Инфекция от матери к плоду передаётся в 3% случаев.
- Интерферон не должен использоваться во время беременности из-за возможных неблагоприятных эффектов на плод.
Гепатит D
Развивает в качестве ко-инфекции (совместной) с гепатитом B. Когда присутствует оба вируса это увеличивает частоту возникновения острой печеночной недостаточности.
Гепатит Е
Редко встречается в развитых странах, но в развивающихся странах (где это чаще встречается) он несет ответственность за высокий уровень смертности от печеночной недостаточности у беременных женщин.
Холелитиаз (желчнокаменная болезнь) при беременности
Симптоматическая болезнь желчного пузыря является второй наиболее распространенной абдоминальной чрезвычайной ситуацией у беременных женщин.
Эпидемиология
Болезнь может затронуть до 6% беременных женщин, но желтуха возникает только у примерно 1 из 20 женщин. Беременность замедляет отток желчи во втором триместре, увеличивая риск образования желчных камней.
Отдельные факторы риска — это беременность несколькими плодами и предыдущее заболевание желчного пузыря.
Описание
Симптомы сходны у беременных и небеременных женщин:
- Боли в правой части живота или эпигастрии, достигая максимума за 12-24 часа.
- Боль может отдавать в сторону спины. Боль на кончике 9-го реберного хряща, при вдыхании пациента, гораздо реже встречается во время беременности.
Лечение
Данный вид желтухи требует хирургического вмешательства, обычно через лапароскопическую холецистэктомию. Существует риск потери плода на уровне 6%.
Хроническая болезнь печени
Хроническое заболевание печени при беременности связано с повышенным риском потери плода:
- У пациентов с первичным билиарным циррозом (ПБЦ) урсодезоксихолевая кислота может быть использована на усмотрение лечащего врача. Холестаз может ухудшиться во время беременности с ПБЦ.
- Детям больных с выраженной гипербилирубинемией во время беременности может потребоваться переливание крови при рождении.
Аутоиммунный гепатит
Аутоиммунный гепатит может проявляться в виде острого приступа. Увеличение билирубина в сыворотке крови зависит от:
- Типа болезни.
- Анализа крови на соответствующие болезни антитела.
Во время беременности применяется лечение азатиоприном (однозначные данные отсутствуют, решение о применении применяет лечащий врач). В целом прогноз для матери и ребёнка благоприятный.
Преэкламптическая болезнь печени и синдром HELLP
Синдром HELLP (Гемолиз + Повышенные ферменты печени + Низкое количество тромбоцитов) является осложнением беременности, которое обычно возникает у женщин с преэклампсией или эклампсией. Больные женщины также проявляют признаки поражения печени и аномалий в свертывании крови.
Заболевание усложняет 3-10% предэкламптических беременностей, а риск повторения при последующих беременностях составляет 3-4%.
Наиболее эффективным методом лечения HELLP являются досрочные роды после 34 недели беременности.
Острая жировая дистрофия печени
Распространение
- Это редкое заболевание с частотой 5 на 100 000 беременностей.
- Острая жировая дистрофия печени (ОЖДП) имеет тенденцию возникать при поздних сроках беременности.
- К факторам риска относятся первая беременность, преэклампсия, двойная беременность и плоды мужского пола.
- Заболевание может быть связано с мутантным геном, производящим дефект при окислении митохондриальных жирных кислот, а младенцев, рожденных от матерей с ОЖДП, следует скринировать на наличие дефектов в этой системе.
Описание
Болезнь обычно остро ощущается при тошноте, рвоте и болях в животе, лихорадке, головной боли и зуде, начиная обычно около 35 недели беременности, но может произойти намного раньше. Она также может появиться сразу после родов.
Желтуха появляется вскоре после появления симптомов и может стать интенсивной у значительной части пациентов. Может произойти фульминантная печеночная недостаточность.
Симптомы
- Количество белых клеток часто увеличивается. Могут также наблюдаться нейтрофилия и тромбоцитопения.
- Трансаминазы печени умеренно высокие.
- Повышенный билирубин в сыворотки крови.
- Аномальное свертывание с коагулопатией (пролонгирование протромбинового и частичного тромбопластинового времени с понижением уровня фибриногена).
Лечение
Рассматриваются ранние роды, так как после этого состояние обычно улучшается до полного выздоровления.
Осложнения
ОЖДП является опасным для жизни состоянием с 1,8% материнской и 23% -ной смертностью плода. Серьезные осложнения включают:
- Рассеянная внутрисосудистая коагуляция и желудочно-кишечные кровотечения.
- Печеночная кома.
- Острая почечная травма.
- Панкреатит.
- Гипогликемия.
Внутрипечёночный холестаз при беременности
Внутрипеченочный холестаз определяется как зуд с повышенными сывороточными желчными кислотами, возникающими во второй половине беременности, который прекращается после родов.
Распространение
- Заболеваемость в Европе колеблется от 0,1% до 1,5% беременностей; наблюдается увеличение распространенности в Южной Америке и Скандинавии.
- Патогенез остается неясным, но связан с аномальным билиарным транспортом через канальцевую мембрану. Прямые эффекты женских половых гормонов вызывают холестаз и ингибируют экспортный насос желчных кислот. Это подтверждается тем фактом, что женщины с историей внутрипеченочного холестаза при беременности склонны к холестазу, вызванному оральными контрацептивами и наоборот.
Симптомы
Основным симптомом является зуд, особенно ладоней и подошв, за которыми следуют обобщенные симптомы. Обычно это происходит с 25-й недели беременности.
Желтуха необычна. Однако, когда она присутствует, то возникает через 2-4 недели после начала зуда.
Исследования
- Активность аминотрансферазы может быть увеличена в 20 раз выше нормального уровня.
- Повышенная активность гамма-глутамилтрансферазы является необычной, но указывает на мутацию MDR3 или основное заболевание печени, не связанное с беременностью. Ключевым диагностическим тестом является концентрация желчных кислот натощак, превышающая 10 ммоль/л.
Лечение
Урсодезоксихолевая кислота обеспечивает облегчение приступов зуда и улучшает печёночный анализ крови; он хорошо переносится как матерью, так и плодом (однозначные данные отсутствуют, назначается на основании конкретных показателей).
Осложнения
Материнская заболеваемость низкая. Важность этого расстройства — это воздействие на плод, которое может привести к хронической плацентарной недостаточности, которая может привести к аноксии, преждевременной смерти, перинатальной смерти, плода и мертворождаемости. Внутрипечёночный холестаз при беременности часто повторяется при последующих беременностях.