Когда делают второй скрининг при беременности
Второй скрининг представляет собой проведение ультразвукового исследования (УЗИ) и тройного теста на уровень гормона ХГЧ, белка АФП и свободного эстриола. Эти анализы должны подтвердить либо опровергнуть данные, полученные в ходе первого скринингового обследования.
Если при втором скрининге у женщины в крови определяют уровнь таких веществ, как хорионический гонадотропин человека (ХГЧ), альфа-фетопротеин (АФП), свободный эстриол, то тест называется «тройным». Если второй скрининг при беременности предусматривает также анализ крови на ингибин А, в таком случае тест уже называется «четвертным» . Исследование концентрации в крови беременной этих специфических гормонов и белков позволяет с определенной долей вероятности говорить про риск формирования у плода таких пороков развития, как синдром Дауна (трисомия 21), синдром Эдвардса (трисомия 18), дефекты нервной трубки (незаращение спинномозгового канала и анэнцефалия) . Изменения результатов тщательно изучаются, сравниваются с нормативными показателями, делаются соответствующие выводы.На основании этих данных получают информацию о внутриутробном состоянии ребёнка. Если она положительная, остаётся только ждать его благополучного появления на свет. Если отрицательная, необходимо предпринимать соответствующие меры — либо назначают лечение либо искусственно вызывают преждевременные роды.
Кому назначают второй скрининг
Показания для проведения второго скрининга остаются такими же как и при первом скрининге , а именно :
- женщинам чей возраст на момент беременности 35 лет и старше
- женщинам у которых есть в наличии наследственные заболевания
- женщинам, перенесшим вирусные заболевания во время беременности на ранних сроках;
- если предыдущие беременности заканчивались замиранием плода, мертворождением
- если малыш от близкородственного брака
- если будущая мама употребляет наркотики или лекарственные препараты, запрещённые при беременности;
- если мама страдает алкоголизмом
- если первые дети с генетическими отклонениями;
- если у будущей мамы вредные условия работы;
- если были выкидыши, прерывания беременности в прошлом.
Дополнительными показаниями для проведения второго скрининга являются:
- первый скрининг при беременности показал пороговый или высокий уровень вероятности наличия у плода пороков развития;
- если острое инфекционное или бактериальное заболевание у мамы случилось после 14-ой недели;
- если у мамы во втором триместре было выявлено новообразование.
Если беременность протекает без осложнений, и будущая мама уверена в том, что малыш здоров, то второй скрининг не проводится. Однако, если женщина сама изъявит желание его пройти,чтобы избавиться от ненужных переживаний, врачи ей не откажут.
Когда делают второй скрининг при беременности
УЗИ исследование
- не ранее 16-ой недели;
- не позднее 20-ой;
- самый удачный срок — вся 17-ая неделя: это позволит пройти дополнительные обследования у генетика при выявлении отклонений.
Биохимический тест
Кровь на биохимический анализ следует сдавать строго с 16 недели по 6-ой день 18-ой недели беременности.
Какие исследования проводятся
Скрининг второго триместра включает в себя:
- исследование УЗИ
- биохимическое исследование (анализ крови). Исследуются три гормона : свободная b-субъединица хорионического гонадотропина человека (свободный b-ХГЧ) , РАРР-А (белок А плазмы ассоциированный с беременностью),и свободный эстриол-женский половой гормон, активность которого под действием ХГЧ резко возрастает в крови женщины после оплодотворения.Уровень эстриола влияет на состояние маточно-плацентарного кровотока, развитие матки, а также на формирование протоков в молочных железах будущей мамы.
Иногда будущей маме могут дополнительно назначить еще один анализ Ингибин А . Ингибин А- специфический женский гормон, повышение уровня которого в крови женщины характерно для наступления беременности. Его содержание в составе крови будущей мамочки зависит от сроков и состояния беременности и плода. Он продуцируется яичниками женщины, а в состоянии ожидания малыша – плацентой и организмом эмбриона.
Ингибин А для расчетов рисков пороков развития плода учитывают во втором скрининговом исследовании редко – в основном тогда, когда предыдущие 3 параметра не дают однозначной картины.
Что определяют по результатам исследований
УЗИ исследование
- толщина, расположение, степень зрелости и структура плаценты;
- состояние матки, ее шейки и придатков;
- объем амниотической жидкости;
- параметры малыша (объем груди, живота и головы, длину парных костей с каждой стороны);
- развитие головного мозга и позвоночника;
- развитие лица (глаза, рот, нос);
- развитие сердца и крупных кровеносных сосудов;
- состояние жизненно важных органов: почки, мочевой пузырь, кишечник, желудок.
Биохимический анализ крови:
- уровень плазменного белка (обозначается как РАРР-А);
- содержание хорионического гонадотропина человека (в заключении должна быть графа «свободный β-ХГЧ»).
- свободный эстриол E3
Как подготовиться к анализу
- Мочевой пузырь не обязательно должен быть полным, как на первом скрининге. Большой объём околоплодных вод позволяет качественно провести процедуру УЗИ.
- И даже наполняемость кишечника тоже не играет особой роли. Во втором триместре данный орган теснится увеличенной маткой и не мешает проведению ультразвукового исследования.
- И всё-таки за сутки до УЗИ второго скрининга нужно отказаться от аллергенных продуктов: шоколада, цитрусовых, какао, морепродуктов, жареных и жирных блюд.
- В день сдачи анализа крови нельзя ничего есть — это может исказить результаты анализов.
- Нельзя допускать плохих мыслей: нужно взять себя в руки и настроить себя позитивно.
Подготовиться ко второму скринингу несложно, потому что есть уже опыт после первого. А значит — и организовать себя будет в информационном плане проще. И хотя исследования несколько отличаются от предыдущих, схема их проведения будет примерно одинаковой.
Второй скрининг при беременности нормы:
УЗИ исследование:
Нормы нескольких примеров плода, которые врач оценивает по УЗИ скринингу 2 триместра (16-20 недель):
Бипариетальный размер (БПР) (мм)
- 16 недель — 31 — 37 мм
- 17 недель — 34 — 42 мм
- 18 недель — 37 — 47 мм
- 19 недель — 41- 43 мм
- 20 недель — 43- 53 мм
Окружность головы (мм)
- 16 недель — 112 — 136 мм
- 17 недель — 121 -149 мм
- 18 недель — 131 — 161 мм
- 19 недель — 142 — 174 мм
- 20 недель — 154 — 186 мм
Окружность живота (мм)
- 16 недель — 88 — 116 мм
- 17 недель — 93 — 131 мм
- 18 недель — 104 — 144 мм
- 19 недель — 114 — 154 мм
- 20 недель — 124- 164 мм
Лобно-затылочный размер (мм)
- 16 недель — 41 — 49 мм
- 17 недель — 46 — 54 мм
- 18 недель — 49 — 59 мм
- 19 недель — 53 — 63 мм
- 20 недель — 56 — 68 мм
Длина кости бедра (мм)
- 16 недель — 17 — 23 мм
- 17 недель — 20 — 28 мм
- 18 недель — 23 — 31 мм
- 19 недель -26 — 34 мм
- 20 недель — 29 — 37 мм
Длина кости плеча (мм)
- 16 недель — 15 — 21 мм
- 17 недель — 17 — 25 мм
- 18 недель — 20 — 28 мм
- 19 недель -23 — 31 мм
- 20 недель — 26 — 34 мм
Индекс амниотической жидкости (мм)
- 16 недель — 73 — 201 мм
- 17 недель — 77 — 211 мм
- 18 недель — 80 — 220 мм
- 19 недель — 83 — 225 мм
- 20 недель — 86 — 230 мм
Биохимический анализ крови:
Значения, принимаемые за нормы, для показателей, исследуемых при лабораторном анализе крови пациентки, в рамках второго скрининга, могут различаться, в зависимости от этнического состава региона, в которой находится лаборатория и для которого сделаны настройки диагностической компьютерной программы.
Биохимия крови для второго скрининга показывает не только уровень ХГЧ, но выявляет и другие показатели, важные для II триместра беременности.
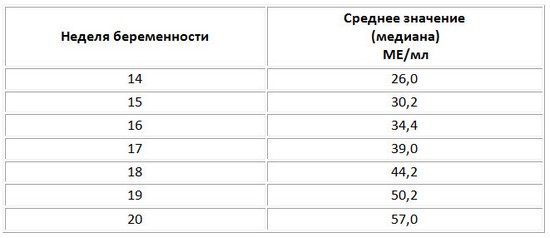
ХГЧ
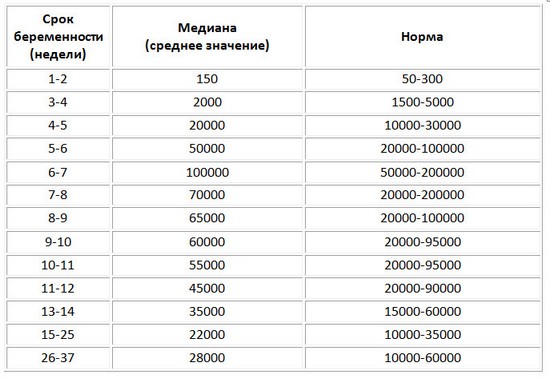
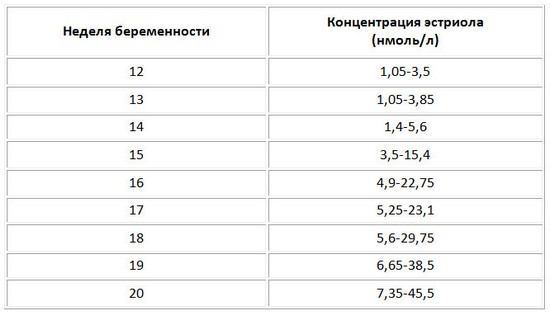
Эстриол (Е3)
Альфа-фетопротеин (АФП)
Без этих параметров крови расшифровка второго скрининга невозможна. Степень их риска рассчитывается исходя из коэффициента МоМ как и при первом скрининге
МоМ
Уровень отклонений с учётом таких факторов, как возраст, вес и перенесённые женщиной болезни, закладывается в определённый коэффициент. Для II триместра беременности нормы МоМ представлены в следующих цифрах:
- нижняя граница 0,5;
- верхняя — 2,5;
- оптимальный показатель — 1.
На основе МоМ производится расчёт риска развития отклонений у ещё не родившегося ребёнка. Если он составляет 1 к 380, это считается нормой. Но как только вторая цифра пошла на убыль, это говорит о том, что шанс родить здорового и полноценного ребёнка столь же низок.
Как же узнать из полученных справок после второго скрининга, насколько нормально развивается беременность? Всё зависит от степени отклонений.
Отклонения от нормы
Для оценки значений скрининговых маркеров мед. учреждения используют специально разработанные для диагностических целей компьютерные программы, которые рассчитывают риски возникновения тех или иных отклонений с учетом значений всех тестовых показателей в совокупности, включая данные протокола УЗИ. Это называется комбинированный скрининг.Причем, результат определяется с поправкой для каждого конкретного случая.Во внимание принимается индивидуальный анамнез будущей мамы: многоплодная беременность, беременность вследствие ЭКО, вредные привычки, вес, возраст, хронические заболевания и т.п.Кроме того, при скрининге второго триместра в базу данных для расчета скрининговых рисков вводят также первичные результаты обследования, проведенного в период 10 – 14 недель срока беременности. Лишь такой комплексный подход для целей неинвазивной пренатальной диагностики возможных патологий развития плода является максимально достоверным.Рассматривать каждый показатель в отдельности в целях скринингового обследования не имеет смысла. Во-первых, список возможных причин, влияющих на отличие каждого отдельно взятого компонента от среднестатистической нормы, достаточно велик.Во-вторых, не всегда даже существенное непопадание в границы нормальных значений какого-то одного определяемого гормона свидетельствует непременно о скрининговых рисках.К примеру, даже при многократном отклонении уровня АФП от нормы, если игнорировать значения других показателей, риск возникновения уродств плода возможен лишь в 5 % случаев. А при пренатальной диагностике такого заболевания, как синдром Патау, уровень АФП вообще не вызовет опасений.Поэтому, лишь при совокупном анализе значений всех биохимических маркеров можно делать предположения о вероятности развития врожденных уродств плода.
| Предполагаемая патология | Уровень АФП | Уровень ХЧГ | Уровень свободного эстриола |
| Синдром Дауна | Ниже нормы | Выше нормы | Ниже нормы |
| Синдром Эдвардса | Ниже нормы | Ниже нормы | Ниже нормы |
| Синдром Патау | Нормальный | Ниже нормы | Ниже нормы |
| Развитие дефектов нервной трубки эмбриона | Выше нормы | Нормальный | Нормальный или Ниже нормы |
Ложные результаты
Хоть и редко, но такое случается: скрининг второго триместра выдаёт ложные результаты. Такое возможно, если течение беременности характеризуется следующими особенностями:
- многоплодная беременность;
- неправильно выставленный срок;
- ЭКО;
- лишний вес завышает показатели, недостаточный — занижает их;
- сахарный диабет.
Перед проведением второго скрининга гинеколог обязательно должен выявить с помощью анкетирования и предварительного обследования эти факторы и учесть при выведении результатов. Именно от этого будут зависеть дальнейшие действия по сохранению или прерыванию беременности.
