Рожа у детей
Это одна из форм стрептококковой инфекции, сопровождающаяся общей интоксикацией, характеризующаяся серозно-экссудативным воспалением кожи и подкожной жировой клетчатки.
Источником инфекции, как и при скарлатине, является больной стрептококковой инфекцией или бактерионоситель. Стрептококк может проникать в кожу как экзогенным, так и эндогенным путем из хронических стрептококковых очагов. Рожистое воспаление развивается у детей со сниженной общей сопротивляемостью организма.
Патогенез. Стрептококки, длительно сохраняющиеся на коже, при ослаблении местного иммунитета с помощью ферментов (гиалуронидазы, фибринолизина и др.) проникают в кожу и частично в подкожную клетчатку, где размножаются, оседая в лимфатических путях. Провоцирующими факторами являются физические и психические травмы, переохлаждение, резкая смена температуры, перенесенные болезни. Рожа может быть первичной, если ребенок заболевает в первый раз, рецидивирующей, когда болезнь повторяется много раз, и повторной — в случае появления заболевания через много лет после первичного и с другой локализацией местного очага. Первичная и повторная рожа — чаще экзогенного характера, рецидивирующая — главным образом эндогенного. Токсины стрептококка, всасываясь в инфекционном очаге, вызывают интоксикацию и формирование местного воспаления, включающего лимфостаз. При снижении резистентности организма, после клинического выздоровления, стрептококки могут сохраняться в коже и под воздействием аллергических факторов вызывать рецидивы болезни.
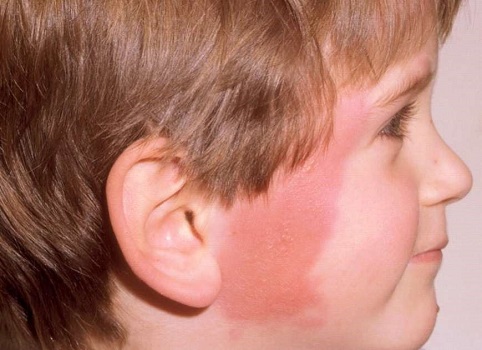
Первичный диагноз. Заболевание начинается остро, с озноба и подъема температуры тела до высоких значений. На месте локализации процесса к концу первых суток появляется яркое красное пятно, быстро увеличивающееся в размерах. Края фестончатые, плотные, отграничены от неизмененной окружающей кожи, внешне напоминают «языки пламени». В пораженном участке больной отмечает напряжение, жжение. Регионарные лимфоузлы увеличены, болезненны. Описанная картина соответствует эритематозной форме болезни.
При буллезной форме на коже, пораженной рожистым воспалением, появляются пузыри, наполненные серозню-желтоватым содержимым. При частых рецидивах может развиться слоновость, в основе которой лежит нарушение лимфообращения.
У детей первого года жизни рожистое воспаление локализуется в местах опрелости или на лице, процесс быстро распространяется (ползучая рожа). Возможна флегмонозная форма с исходом в сепсис. У новорожденных начальная локализация процесса — в области пупка с быстрым (в течение 1—2 суток) распространением вниз на половые органы, ягодицы, нижние конечности, спину и все туловище. Интоксикация нарастает, беспокойство ребенка усиливается, исчезает сон, ребенок перестает брать грудь. Болезнь может начаться с рвоты и судорог, сильного беспокойства, менингеальных симптомов. В крови отмечаются нейтрофильный лейкоцитоз и повышенная СОЭ.
Заболевания, с которыми следует дифференцировать рожу: флегмона, токсико-аллергический дерматит, опоясывающий лишай, эризипелоид (свиная рожа), онихомикоз и другие формы микоза стоп.
Показания к госпитализации больных рожей:
1. Резко выраженный токсикоз в первые сутки и тяжелое течение болезни независимо от локализации местного процесса.
2. Широкое распространение местного воспаления независимо от других проявлений.
3. Развившиеся осложнения.
4. Рецидивирующая форма болезни.
5. Неблагоприятные социально-бытовые условия.
Регистрация. Диагноз заносится в историю развития ребенка. В ЦСЭН сообщение не направляется.
Мероприятия в очаге распространения рожи не проводятся.
Лечение на дому. Диета не имеет каких-либо особенностей и с учетом инфекционного процесса, сопровождающегося лихорадкой, рекомендуется полноценная, хорошо усваиваемая пища с достаточным количеством жидкости для пероральной дезинтоксикации.
Местная терапия ограничивается гигиеническим уходом за пораженным участком кожи (обработка теплым слабо-розовым раствором марганцевокислого калия и подсушивание чистым проглаженным полотенцем), при необходимости — обработка антисептическими аэрозольными средствами, используемыми при ожогах. Накладывать какие-либо повязки на очаг рожи не следует. Этиотропная терапия занимает ведущее место, и препаратом первого выбора является пенициллин, применяемый внутримышечно каждые 4—6 ч, однако в домашних условиях применение его ограничено. Перорально используются левомицетин, эритромицин, ампициллин в течение 7—10 дней. При непереносимости антибиотиков достаточно эффективны фуразолидон (5—7 дней) или комбинированные (сульфаниламидные препараты — бисептол и его аналоги (7—12 дней). Целесообразно назначение аскорутина, витаминов группы В, витамина А, (3-каротина, поливитаминов.
Прм рецидивирующей роже существенное внимание должно уделяться иммунной и иммуномодулирующей терапии.
Диспансеризация. Реконвалесценты находятся на учете в кабинете инфекционных заболеваний под наблюдением и при непосредственном участии педиатра в течение 3 мес. Диспансеризация! предусматривает назначение физиотерапевтического лечения при наличии стойкого отека, лимфостаза, при необходимости — бициллинопрофилактики в комплексе с иммуномодуляторами. Предусматривается санация очагов хронической стрептококковой инфекции верхних дыхательных путей, плановое лечение микоза стоп, экземы и других кожных болезней. По показаниям назначается общий анализ крови.